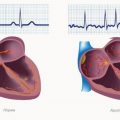
Болезнь Бехтерева – это хроническое воспалительное заболевание, которое чаще всего поражает позвоночник и суставы. Эта патология встречается главным образом у мужчин, возраст которых находится в диапазоне от 20 до 40 лет. Болезнь Бехтерева может значительно ограничить физическую активность пациента и стать причиной инвалидности.
Основными симптомами Болезни Бехтерева являются:
- Сильные боли в спине и суставах;
- Нарушение подвижности позвоночника;
- Утренняя скованность;
- Постепенное сужение грудного и поясничного отделов позвоночника;
- Воспаление суставов, а именно – тазобедренных, коленных и голеностопных.
Прогрессия болезни может быть разной: у некоторых людей она протекает медленно, а у других – быстро. Нередко возникают осложнения – воспаление сердца, глаз, легких, почек и других органов.
Современная медицина предлагает несколько вариантов лечения болезни Бехтерева:
- Немедикаментозное лечение: специальные упражнения, массаж, физиотерапия, регулярные посещения саун или бассейнов.
- Различные группы препаратов: некст-генерации нестероидные противовоспалительные лекарства, глюкокортикостероиды, иммуномодуляторы, биологические препараты.
- Хирургическое вмешательство. В экстремальных случаях, когда консервативное лечение не приносит желаемых результатов, может быть назначена операция.
Профилактика болезни Бехтерева – здоровый образ жизни, умеренная физическая активность, правильное питание и регулярные профилактические осмотры у врача.
Болезнь Бехтерева у мужчин:
Болезнь Бехтерева, также известная как анкилозирующий спондилит, является хроническим воспалительным заболеванием, которое чаще всего влияет на позвоночник и суставы в нижней части спины. У мужчин данное заболевание наблюдается в 2-3 раза чаще, чем у женщин. Прогрессия болезни и ее симптомы могут существенно отличаться у мужчин и женщин.
Основной симптом болезни Бехтерева у мужчин — боли и жесткость в нижней части спины, наблюдающиеся особенно после пробуждения или длительного сидения. Эти симптомы могут постепенно прогрессировать, распространяясь на другие суставы, включая те, которые находятся в грудной клетке и шейном отделе позвоночника.
- Следующие признаки могут быть наблюдаемы исключительно у мужчин:
- Воспаление глаз, такое как конъюнктивит или иридоциклит, что может привести к покраснению глаз, боль и чувству крапивницы;
- Увеличение размера и болезненность пяток, которые могут вызывать проблемы при ходьбе;
- Неправильный сустав шишковатого пальца или полиартрит в других суставах;
Болезнь Бехтерева у мужчин также может оказывать влияние на другие органы, такие как сердце, легкие и почки. Поэтому, важно регулярно контролировать состояние этих органов и своевременно обращаться к врачу.
Грамотное лечение болезни Бехтерева у мужчин включает комплексный подход, включающий медикаментозную терапию, физиотерапию и регулярные упражнения. Большое значение имеет физическая активность, которая помогает улучшить гибкость и снизить болевые ощущения.
| Медикаментозная терапия | Физиотерапия | Упражнения |
|---|---|---|
|
|
|
Помимо этого, пациенты с болезнью Бехтерева могут обратиться к специалистам по физиотерапии или реабилитации, чтобы получить индивидуальную программу лечения и рекомендации по упражнениям, способствующим снятию болей и улучшению подвижности.
Следует отметить, что раннее обращение за медицинской помощью и начало лечения возможно привести к более благоприятному прогнозу и медленной прогрессии болезни Бехтерева у мужчин.
Особенности прогрессии
Болезнь Бехтерева, также известная как анкилозирующий спондилит, является хроническим воспалительным заболеванием, которое влияет на суставы и позвоночник. Оно чаще всего диагностируется у мужчин в возрасте от 20 до 40 лет, и характеризуется постепенным прогрессивным разрушением суставов и слиянием позвонков.
Особенности прогрессии заболевания Бехтерева у мужчин включают:
- Начало симптомов в раннем возрасте: Болезнь Бехтерева обычно начинается в молодом возрасте, что может серьезно ограничить физическую активность и способность работать и общаться с окружающими.
- Постепенное ухудшение подвижности суставов: В течение времени, суставы становятся все более ограниченными и жесткими, особенно в области спины, таза и шейки бедра. Это может существенно затруднять движение и вызывать боли.
- Формирование сращений позвонков: Самой характерной чертой заболевания Бехтерева является слияние позвонков, которое может привести к нарушению осанки и ограничению движения.
- Вовлечение других органов: Бехтерева болезнь также может влиять на другие органы, включая глаза, кожу, сердце, легкие и почки. Это может приводить к различным симптомам, таким как воспаление глазных оболочек, кожные высыпания, боли в груди и проблемы с мочеиспусканием.
Для мужчин с болезнью Бехтерева важно начать лечение как можно раньше для управления симптомами и замедления прогрессии заболевания. Он должен обратиться за помощью к ревматологу, который может назначить соответствующую терапию, включая противовоспалительные препараты, физиотерапию и режимы упражнений для укрепления мышц и поддержания подвижности суставов. Кроме того, поддерживающие меры, такие как правильное положение тела, использование подушек и матрасов с определенным уровнем поддержки, могут помочь облегчить симптомы и предотвратить дальнейшее ухудшение состояния.
Симптомы и признаки
Болезнь Бехтерева, или анкилозирующий спондилит, является хроническим воспалительным заболеванием, преимущественно поражающим позвоночник и суставы. Основными симптомами и признаками данного заболевания являются:
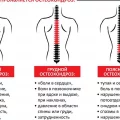
- Боли и жесткость позвоночника: боль и потеря гибкости позвоночника являются наиболее характерными признаками Болезни Бехтерева. Боли могут возникать в нижней части спины и постепенно распространяться вверх по позвоночнику. Часто наблюдается особенно сильная жесткость позвоночника утром или после длительного покоя.
- Симптом «туманного утра»: утром пациенты могут испытывать чувство заторможенности, усталости и тяжести в теле. Этот симптом наблюдается из-за стагнации воспаления в позвоночнике во время ночного отдыха.
- Ограничение движения: прогрессия Болезни Бехтерева может приводить к тому, что пациенты теряют способность выполнять определенные движения. Особенно затруднены повороты корпуса и наклоны.
- Воспаление суставов: у 30-40% пациентов с Болезнью Бехтерева возникают воспаления суставов, таких как колени, тазобедренные суставы или стопы. Это может приводить к боли, отечности и снижению подвижности суставов.
Болезнь Бехтерева часто начинается медленно и постепенно прогрессирует в течение нескольких лет. У мужчин заболевание проявляется раньше, чем у женщин, и характеризуется более тяжелым течением.
Очень важно обратиться к врачу при появлении указанных симптомов и признаков. Заболевание требует комплексного лечения, которое направлено на снижение воспаления, улучшение подвижности и снижение болевых ощущений. Раннее диагностирование и своевременное начало лечения могут помочь замедлить прогрессию Болезни Бехтерева и улучшить качество жизни пациента.
Факторы риска
Наследственность. Болезнь Бехтерева имеет явную генетическую предрасположенность. Если у родственников пациента уже были случаи заболевания, то вероятность его возникновения увеличивается.
Половая принадлежность. Болезнь Бехтерева встречается преимущественно у мужчин. По некоторым данным, вероятность заболевания у мужчин в 10 раз выше, чем у женщин. Это связано с гормональными особенностями организма.
Возраст. Болезнь Бехтерева обычно начинается в молодом возрасте, в период от 20 до 40 лет. Однако, она может развиться и впоследствии у пожилых людей.
Продолжительность курения. Курение существенно увеличивает риск развития болезни Бехтерева. Чем дольше человек курит, тем выше вероятность заболевания.
Инфекционные заболевания. Инфекционные заболевания, такие как сальмонеллез и йерсиниоз, могут стать провокаторами развития Болезни Бехтерева у предрасположенных к ней людей.
Стресс и психоэмоциональный фон. Повышенный стресс, длительная психологическая напряженность, а также нарушения психоэмоционального фона могут способствовать прогрессии болезни Бехтерева.
| Фактор риска | Влияние на развитие |
|---|---|
| Наследственность | Высокое |
| Половая принадлежность | Высокое |
| Возраст | Среднее |
| Продолжительность курения | Среднее |
| Инфекционные заболевания | Среднее |
| Стресс и психоэмоциональный фон | Низкое |
Таким образом, понимание факторов риска болезни Бехтерева позволяет принять меры по ее профилактике и улучшить общую качество жизни пациентов.
Влияние на спину и позвоночник
Болезнь Бехтерева, или анкилозирующий спондилит, является хроническим воспалительным заболеванием, которое влияет на позвоночник и суставы. Одним из главных проявлений болезни является воспаление сакроилиакальных суставов, что может вызвать ограничение подвижности спины.
Прогрессия Болезни Бехтерева у мужчин может привести к образованию синдесмофитов – костных наростов, которые могут свести позвонки позвоночника вместе и вызвать кифоз (огорченное состояние) спины. Со временем может развиться анкилоз, или полная потеря подвижности позвоночника.
Болевой синдром в области спины и позвоночника является одним из основных симптомов Болезни Бехтерева. Боль может быть локализована в нижней части спины, больцой области и шейном отделе позвоночника, что сильно ограничивает возможности пациента.
При лечении Болезни Бехтерева стремятся снизить воспаление и контролировать симптомы заболевания. Комплексное лечение может включать нестероидные противовоспалительные препараты, иммуносупрессанты и физиотерапию.
Для сохранения подвижности позвоночника и предотвращения прогрессии Болезни Бехтерева у мужчин рекомендуется регулярные упражнения для растяжки и укрепления спины. Физическая активность помогает улучшить гибкость и снизить боль в области спины.
Важно помнить, что лечение Болезни Бехтерева является длительным процессом и требует индивидуального подхода. Специалисты помогут определить наиболее эффективные методы лечения и разработать план реабилитации пациента.
Варианты грамотного лечения
Лечение болезни Бехтерева направлено на устранение симптомов и замедление прогрессирования заболевания. В зависимости от степени тяжести и индивидуальных особенностей пациента, может быть применено несколько методов лечения:
- Медикаментозная терапия:
- Нестероидные противовоспалительные препараты (НПВП) помогают снизить воспаление и уменьшить боль.
- Препараты, модулирующие иммунную систему (иммуномодуляторы), могут замедлить развитие заболевания.
- Биологические препараты, такие как ингибиторы фактора некроза опухоли (TNF-α), могут снизить воспаление и замедлить прогрессирование Болезни Бехтерева.
- Физиотерапия:
- Упражнения для растяжки и улучшения гибкости позвоночника могут помочь улучшить движение и снизить жесткость.
- Массаж спины и суставов может помочь снять мышечное напряжение и улучшить кровообращение.
- Физиотерапевтические процедуры, такие как ультразвуковая терапия и электростимуляция, могут помочь снизить боль и воспаление.
- Реабилитация:
- Индивидуальные и групповые занятия с реабилитологом могут помочь пациентам справиться с ограничениями движений и повысить качество жизни.
- Использование поддерживающих приспособлений, таких как ортезы или палки, может облегчить передвижение и снизить нагрузку на позвоночник.
- Хирургическое вмешательство:
- В тяжелых случаях, когда консервативные методы лечения неэффективны, может потребоваться хирургическое вмешательство для коррекции деформации позвоночника или восстановления функций суставов.
Важно обратиться к врачу-ревматологу для определения наиболее подходящего варианта лечения, учета особенностей каждого конкретного случая и контроля состояния пациента на протяжении всего процесса лечения.
Медикаментозное лечение
В лечении болезни Бехтерева у мужчин широко применяются различные препараты, которые помогают снизить воспаление и облегчить симптомы заболевания. Ниже приведены основные группы медикаментов, используемых для лечения этого заболевания:
- НСПВП (нестероидные противовоспалительные препараты): эти препараты помогают снизить воспаление в суставах, уменьшают болевой синдром и улучшают подвижность позвоночника. Чаще всего используются препараты из группы «диклофенак» или «индометацин».
- Глюкокортикостероиды: эти препараты имеют мощное противовоспалительное действие и могут применяться в случаях, когда другие препараты не дали должного эффекта. Глюкокортикостероиды обычно вводятся в виде инъекций или могут назначаться в виде таблеток. Однако их длительное применение может привести к развитию побочных эффектов, поэтому требуется тщательное наблюдение врача.
- Иммуносупрессанты: препараты данной группы ослабляют иммунную систему организма, что помогает снизить воспаление и замедлить прогрессию заболевания. Иммуносупрессанты используются в случаях, когда болезнь Бехтерева не поддается контролю другими препаратами.
- Биологические препараты: эти препараты направлены на блокирование конкретных молекул, вызывающих воспаление в суставах. Биологические препараты применяются в случаях тяжелой формы болезни Бехтерева, когда другие препараты неэффективны.
Важно отметить, что выбор и дозировка препаратов должны быть индивидуальными и осуществляться врачом, исходя из характера заболевания и общего состояния пациента. Прием медикаментов должен сочетаться с физиотерапией, физическими упражнениями и другими методами лечения, чтобы достичь наилучшего результата в борьбе с болезнью Бехтерева.
Физиотерапия и реабилитация
Физиотерапия является важной составляющей лечения больных Болезнью Бехтерева. Она направлена на улучшение общего состояния пациента, уменьшение болевого синдрома, предотвращение прогрессирования заболевания и поддержание функциональности суставов и позвоночника. Важным аспектом физиотерапии является реабилитация, которая помогает восстановить потерянные функции и улучшить качество жизни.
Принципы физиотерапии при Болезне Бехтерева:
- Использование физических факторов (термические, механические, электрические и другие) для достижения терапевтического эффекта;
- Индивидуальный подход к каждому пациенту, учитывая его особенности организма и стадию заболевания;
- Регулярное проведение процедур для достижения наилучшего результата;
- Обязательное сочетание физиотерапии с другими методами лечения (медикаментозная терапия, массаж, физические упражнения и др.).
Основные методы физиотерапии при Болезне Бехтерева:
- Электротерапия – использование электрического тока для улучшения кровообращения, снижения боли и уменьшения воспаления.
- Магнитотерапия – применение постоянного магнитного поля для снятия боли, улучшения обменных процессов и восстановления поврежденных тканей.
- Ультрафиолетовое облучение – применение ультрафиолетовых лучей для уменьшения воспаления и болевого синдрома.
- Лечение воздушными и водными процедурами – гидромассаж, бассейн с минеральной водой, водные аэрофототерапия и другие.
- Вакуумно-компрессионная терапия – применение отрицательного давления для улучшения кровообращения и лимфотока, снятия отеков и болевого синдрома.
Реабилитация при Болезни Бехтерева:
Реабилитация является важным этапом лечения и способствует восстановлению функций опорно-двигательного аппарата. Она включает в себя комплексные мероприятия, направленные на улучшение суставной подвижности, укрепление мышц, улучшение координации и оказание психологической поддержки. Индивидуальные программы реабилитации разрабатываются для каждого пациента в зависимости от его состояния и особенностей заболевания.
Физиотерапия и реабилитация являются неотъемлемой частью комплексного лечения Болезни Бехтерева у мужчин. Они помогают замедлить прогрессирование заболевания, улучшить общее состояние и качество жизни пациента.
Изменение образа жизни и питания
Одним из важных аспектов в лечении болезни Бехтерева является изменение образа жизни пациента. Ниже приведены рекомендации и советы, которые помогут улучшить качество жизни мужчин с этим заболеванием.
Основные рекомендации:
- Поддерживайте оптимальный вес. Избегайте ожирения, так как оно может усугубить симптомы и прогрессирование болезни.
- Осуществляйте регулярные физические упражнения. Физическая активность способствует поддержанию подвижности суставов и укреплению мышц.
- Следите за позой. Используйте подушку и специальные матрасы для поддержания правильного положения спины во время сна.
- Избегайте длительного сидения или стояния. Регулярно делайте перерывы для растяжки и разгрузки позвоночника и суставов.
Рекомендации по питанию:
- Следите за своим рационом и придерживайтесь здорового питания. Включайте в свою ежедневную диету овощи, фрукты, крупы, молочные продукты и нежирное мясо.
- Ограничьте потребление продуктов, содержащих большое количество сахара, соли и жирных добавок.
- Пейте достаточное количество воды в течение дня, чтобы поддерживать гидратацию организма.
- Избегайте избыточного потребления алкоголя и никотина, так как они могут ухудшить состояние пациента и оказывать негативное влияние на прогрессирование болезни.
Кроме того, важно обратиться к специалисту по питанию для разработки индивидуального рациона, учитывающего особенности заболевания и потребности организма в питательных веществах.
Вопрос-ответ:
Какие особенности прогрессии болезни Бехтерева у мужчин?
У мужчин прогрессия болезни Бехтерева может проявляться более рано и быстрее, чем у женщин. Это связано с гормональными особенностями и наследственностью. У мужчин чаще возникают осложнения, такие как анкилозы и синдром раздраженного кишечника, которые приводят к ухудшению качества жизни.
Какие варианты грамотного лечения болезни Бехтерева у мужчин?
Лечение болезни Бехтерева у мужчин включает комплексный подход, который включает прием противовоспалительных препаратов, физиотерапию, физические упражнения и массаж. Также могут назначаться лекарства для снижения болевого синдрома и воспаления. Для контроля прогрессии заболевания может потребоваться хирургическое вмешательство.
Можно ли полностью излечиться от болезни Бехтерева?
Болезнь Бехтерева является хроническим заболеванием, и пока нет возможности полностью излечиться от нее. Однако с помощью комплексного лечения и регулярного медицинского наблюдения можно достичь снижения симптомов, замедления прогрессии болезни и улучшения качества жизни.
Может ли болезнь Бехтерева привести к инвалидности у мужчин?
Возможно. В тяжелых случаях болезни Бехтерева, когда происходит сильное поражение суставов и позвоночника, у мужчин может возникнуть инвалидность. Однако современные методы лечения и ранняя диагностика позволяют снизить риск развития таких осложнений.
Какие специалисты занимаются лечением болезни Бехтерева у мужчин?
Лечение болезни Бехтерева у мужчин проводят ревматологи и ортопеды. Ревматолог занимается диагностикой и назначением лекарственных препаратов, а ортопед выполняет операции и назначает реабилитационные мероприятия. Также могут быть вовлечены физиотерапевты и массажисты.