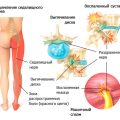
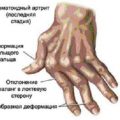
Ревматизм ног – это заболевание, которое вызывает воспаление в суставах и тканях нижних конечностей. Оно может возникать вследствие различных причин, включая нарушение иммунной системы, инфекционные заболевания или наследственность. Основные симптомы ревматизма ног – болезненность и отечность ног, ограниченность движений и изменение внешнего вида суставов.
Для лечения ревматизма ног используется комплексная терапия, включающая прием противовоспалительных препаратов, физиотерапию и специальные упражнения для развития суставной подвижности. Также, важной частью лечения является соблюдение диеты и рациональное питание.
Одним из простых способов профилактики ревматизма ног является укрепление мышц и суставов нижних конечностей с помощью регулярных физических упражнений. Различные виды физической активности, такие как плавание, йога или занятия на тренажере помогут укрепить мышцы ног и улучшить кровообращение в них.
Строгое соблюдение диеты – важный аспект в профилактике и лечении ревматизма ног. Исключение из рациона жирной и острой пищи, увеличение потребления фруктов, овощей и зелени, а также включение в рацион продуктов, богатых Омега-3 жирными кислотами – всё это может помочь снизить воспаление в суставах и улучшить их подвижность.
Для снижения вероятности возникновения ревматизма ног рекомендуется также избегать длительного пребывания в сырости, носить удобную и правильно подобранную обувь и следить за своим общим здоровьем. При появлении первых признаков ревматизма ног, следует обратиться к врачу, который проведет исследование и назначит соответствующее лечение.
Ревматизм ног: признаки и лечение
Ревматизм ног – это заболевание, которое характеризуется воспалением суставов и тканей ног, вызванным ревматическим процессом в организме. Оно может привести к ограничению движения, боли и нарушению общего состояния пациента. Важно знать признаки и принимать меры для своевременного лечения.
Признаки ревматизма ног
- Боли в суставах ног, которые усиливаются при движении.
- Отек и покраснение суставов.
- Ограничение подвижности стопы и голеностопного сустава.
- Хруст при движении ног.
- Общая слабость и утомляемость ног.
Если у вас есть подозрение на ревматизм ног, необходимо обратиться к врачу для диагностики и назначения лечения.
Лечение ревматизма ног
Лечение ревматизма ног включает комплексную терапию, направленную на снятие воспаления, улучшение подвижности суставов и укрепление мышц. Лекарственные препараты, физиотерапия и специальные упражнения могут быть назначены в зависимости от степени и характера заболевания.
Для снятия боли и воспаления врач может назначить противоревматические и противовоспалительные препараты, такие как нестероидные противовоспалительные лекарства (НПВС) и глюкокортикостероиды. Они помогут снизить воспаление и улучшить общее состояние ног.
Физиотерапия играет важную роль в лечении ревматизма ног. Процедуры, такие как ультразвуковая терапия, лазеротерапия, электрофорез и массаж, могут помочь улучшить подвижность суставов, укрепить мышцы ног и снять боль и отек.
Хорошие результаты дает комплекс упражнений для ног, направленных на укрепление мышц, развитие гибкости и улучшение подвижности суставов. Регулярные занятия физической терапией будут способствовать быстрому восстановлению и предотвратят осложнения.
Профилактика ревматизма ног
- Соблюдайте здоровый образ жизни, включая регулярные физические упражнения и правильное питание.
- Избегайте длительного пребывания в холодных и влажных помещениях, а также гипотермии ног.
- Носите удобную обувь, которая не стесняет движения стопы и обеспечивает естественную амортизацию.
- Избегайте перенапряжения ног и длительного стояния на одном месте.
- Проводите регулярные профилактические осмотры у врача для выявления и своевременного лечения ревматических заболеваний.
Соблюдение указанных мер предосторожности поможет минимизировать риск развития ревматизма ног и сохранить здоровье ног на долгие годы.
Признаки ревматизма ног
Ревматизм ног — это хроническое воспалительное заболевание соединительной ткани, которое влияет на суставы и ткани нижних конечностей. Основными признаками ревматизма ног являются:
- Боли и отеки суставов — при ревматизме ног суставы воспаляются и набухают, вызывая острую или хроническую боль. Боли могут быть особенно сильными при движении, а также ночью;
- Жжение и покраснение кожи — воспаление сопровождается ощущением жжения и покраснением кожи в области пораженного сустава;
- Ограничение движения — ревматизм ног может привести к ограничению подвижности суставов и ухудшению ходьбы;
- Утренняя скованность — у больных ревматизмом ног часто наблюдается скованность и жесткость в суставах после пробуждения, которая проходит через некоторое время;
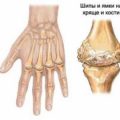
- Разрушение суставов — при продолжительном течении заболевания воспаление может привести к разрушению суставов и деформациям ног.
Если у вас есть подозрение на ревматизм ног, обратитесь к врачу. Он проведет необходимое обследование и назначит лечение, направленное на снятие воспаления, уменьшение боли и восстановление функции суставов.
Отеки и покраснение
Ревматизм ног часто сопровождается отеками и покраснением, которые являются одними из основных симптомов заболевания. Отеки возникают из-за скопления жидкости в тканях ног, а покраснение обусловлено воспалительным процессом.
Отеки могут быть заметны как наружно, так и ощущаться больным. Наружно отеки проявляются как видимое увеличение объема ног, что делает их грубыми и неуклюжими на ощупь. Ощущение отеков порой описывается больным как тяжесть, напряженность в ногах.
Покраснение ног также может быть заметно наружно и указывает на наличие активного воспалительного процесса. Часто покраснение ног сопровождается повышенной температурой в области поражения.
Лечение отеков и покраснения при ревматизме ног направлено на устранение воспаления и нормализацию обмена веществ. Как правило, врачи назначают противовоспалительные и диуретические препараты для снятия отеков и уменьшения воспаления.
Для профилактики отеков и покраснения ног при ревматизме рекомендуется:
- Соблюдать свою нормальную массу тела, избегать ожирения;
- Ограничить потребление соли;
- Пить больше воды для улучшения обмена веществ;
- Умеренно заниматься физической активностью;
- Поддерживать хорошую обувь, предпочтительно с низким каблуком;
- Следить за состоянием и ограничивать потребление алкоголя;
- Избегать переохлаждения ног;
- Ежедневно делать специальные упражнения для ног;
- Регулярно посещать врача и проходить обследования.
Важно помнить, что ревматизм ног является серьезным заболеванием, требующим комплексного и своевременного лечения. Необходимо своевременно обращаться к врачу при появлении отеков и покраснения, чтобы предотвратить прогрессирование заболевания и возможные осложнения.
Болевые ощущения
Болевые ощущения являются одним из основных симптомов ревматизма ног. Они могут иметь различную интенсивность и характер:
- Острые боли возникают внезапно и могут сопровождаться покраснением, отеком и повышением температуры в области поражения;
- Тупые боли характеризуются сдавливанием или неприятным чувством в ноге;
- Пульсирующие боли ощущаются как пульсация или толчки в ноге;
- Жгучие боли сопровождаются ощущением жжения или ожога в области поражения;
- Локализованные боли ощущаются в конкретном месте, например, в суставе или мышце;
- Общие боли распространяются по всей ноге или даже по обеим ногам.
При ревматизме ног болевые ощущения могут усиливаться при движении, физической нагрузке, а также ночью или после длительного периода покоя.
Для улучшения состояния и снижения болевых ощущений при ревматизме ног рекомендуется:
- Следовать режиму отдыха и физической активности;
- Избегать переутомления ног;
- Принимать противовоспалительные препараты;
- Применять местные обезболивающие и противовоспалительные средства;
- Проводить физиотерапевтические процедуры;
- Следить за питанием, исключая продукты, способствующие воспалению;
- При необходимости, обратиться к врачу для назначения дополнительного лечения.
Важно помнить, что болевые ощущения могут быть симптомом различных заболеваний, поэтому при повторяющихся или интенсивных болях необходимо обратиться к врачу для получения диагностики и назначения лечения.
Ограничение подвижности
Ограничение подвижности является одним из главных признаков ревматизма ног. Это состояние возникает из-за воспаления суставов и тканей, что приводит к ощущению жесткости и ограничения движения.
Человек с ревматизмом ног может испытывать трудности при ходьбе, подъеме по лестнице и выполнении простых движений, которые раньше были для него естественными. Ограничение подвижности может сильно ограничить жизнь человека, вызывая дискомфорт и неудобства в повседневных задачах.
Одним из способов улучшить подвижность при ревматизме ног является физическая активность. Специализированные упражнения и растяжка могут помочь снять напряжение в мышцах и суставах, улучшить кровообращение и восстановить подвижность.
Кроме того, существуют различные медицинские процедуры, которые могут помочь в облегчении ограничения подвижности при ревматизме ног. Некоторые из них включают применение ультразвуковых или лазерных технологий, физиотерапию, массаж и другие методы, направленные на улучшение суставной подвижности и уменьшение воспаления. Конечно, такие процедуры должны проводиться под руководством и наблюдением квалифицированного специалиста.
Достаточное отдыхание и здоровый образ жизни также важны для поддержания и восстановления подвижности при ревматизме ног. Соблюдение рационального питания, отказ от вредных привычек и поддержание нормального веса могут способствовать улучшению состояния суставов и снижению ограничений в движении.
Важно помнить, что каждый случай ревматизма ног уникален, и лечение должно быть индивидуальным. Поэтому всегда необходимо консультироваться с врачом, чтобы выбрать наиболее эффективные методы лечения и поддержания подвижности в каждом конкретном случае.
Лечение ревматизма ног
Лечение ревматизма ног направлено на устранение боли, восстановление подвижности и предотвращение прогрессирования заболевания. В основе лечебной тактики лежит комплексный подход, включающий медикаментозную терапию, физиотерапию, диетотерапию и режимные меры. Обязательным этапом в лечении ревматизма ног является проведение профилактических мероприятий, направленных на укрепление иммунитета и предотвращение обострений.
Медикаментозная терапия включает применение противовоспалительных и противоревматических препаратов. Назначение конкретного лекарства проводит ревматолог на основе проведенных обследований и выявленных симптомов. Препараты могут быть принимаемыми внутрь, а также назначаться в виде местного применения — гелей и мазей.
Физиотерапевтические процедуры оказывают благоприятное воздействие на состояние ног при ревматизме. Они включают в себя упражнения для развития суставной подвижности, массаж, электрофорез с применением препаратов, лазеротерапию и прочие методики. Физиотерапевтическое лечение облегчает боль и способствует восстановлению нормального функционирования ног.
Диетотерапия является важной составляющей лечения ревматизма ног. Рацион должен быть полноценным и сбалансированным, включать все необходимые питательные вещества. Отрицательно влияющие на состояние суставов продукты, такие как красное мясо, маргарин, консервы и быстрые углеводы, следует исключить из рациона. Важно увеличить потребление пищи, богатой омега-3 жирными кислотами, витаминами и минералами.
Правильный режим дня и соблюдение режимных мер также являются важной частью лечения ревматизма ног. Необходимо обеспечить достаточное время для сна и отдыха, проводить активные физические упражнения, избегать переохлаждения ног и ограничить нагрузку на пораженные суставы. Регулярная физическая активность благотворно влияет на состояние суставов и помогает предотвратить прогрессирование заболевания.
Препараты для снятия воспаления
Ревматизм ног – это хроническое воспалительное заболевание, которое поражает суставы и сопровождается болями и ограниченностью движений. Для снятия воспаления и уменьшения боли в ногах применяются специальные препараты, которые помогают облегчить состояние больного и замедлить прогрессирование заболевания.
- Нестероидные противовоспалительные препараты (НПВП) – это основная группа лекарственных средств, применяемых при ревматизме ног. Они обладают противовоспалительным, обезболивающим и жаропонижающим действием. НПВП позволяют снизить воспаление, устранить отек и улучшить подвижность суставов. К этой группе относятся препараты, такие как диклофенак, ибупрофен, нимесулид, мелоксикам и др.
- Глюкокортикостероиды – это гормональные препараты, которые применяются для снятия интенсивной боли и уменьшения воспаления. Глюкокортикостероиды вводятся в сустав или мягкие ткани около сустава с помощью инъекции. Препараты в этой группе включают метилпреднизолон, дексаметазон, триамцинолон и другие.
- Димеркаптосукцинат – это препарат, который используется при хронических воспалительных заболеваниях, включая ревматоидный артрит. Он обладает противовоспалительным, противоаллергическим и иммуносупрессивным действием. Димеркаптосукцинат снижает воспаление, устраняет отек и замедляет развитие ревматизма ног.
Важно помнить, что прием данных препаратов должен осуществляться только по назначению врача, с соблюдением рекомендованных доз и правил приема. Прежде чем начать лечение, следует проконсультироваться со специалистом, который подберет наиболее эффективный и безопасный препарат в зависимости от индивидуальных особенностей пациента и стадии заболевания.
Физиотерапия и массаж
Физиотерапия и массаж являются эффективными методами лечения ревматизма ног. Они помогают улучшить кровообращение, укрепить мышцы, снять напряжение и устранить болевые ощущения.
Одной из самых популярных методик физиотерапии является ультразвуковая терапия. Она основана на воздействии ультразвуковых волн на пораженные ткани, что способствует их расслаблению, улучшает проникновение лекарственных препаратов и стимулирует процессы регенерации.
Также широко используется электростимуляция, при которой на пораженные мышцы подается электрический ток. Это помогает улучшить тонус мышц, повысить их силу и гибкость, а также ускорить процессы регенерации.
Другим важным методом физиотерапии является лечебный массаж. Он выполняется специалистом и направлен на улучшение кровообращения, укрепление мышц, улучшение подвижности суставов и снятие болевых ощущений.
Массаж при ревматизме ног проводится различными методами, включая круговое разминочное, общее растирание, вибрацию и другие. Длительность и интенсивность массажа определяются индивидуально для каждого пациента.
Регулярное применение физиотерапии и массажа поможет снизить воспаление, уменьшить боль и улучшить функциональность ног при ревматизме.
Вопрос-ответ:
Какие симптомы указывают на ревматизм ног?
Симптомы ревматизма ног могут включать боль, отек, покраснение и теплоту в суставах, ограничение подвижности, затруднения при ходьбе.
Как проявляется ревматизм ног у детей?
Ревматизм ног у детей может проявляться в виде хронической боли в ногах, отека, утренней скованности в движениях или защемлении в коленном суставе.
Как проводится диагностика ревматизма ног?
Диагностика ревматизма ног включает анализ симптомов, физическое обследование, а также проведение лабораторных и инструментальных исследований, таких как анализ крови на наличие воспаления или рентгенография суставов.
Какое лечение предлагается при ревматизме ног?
Лечение ревматизма ног может включать назначение противовоспалительных лекарств, физиотерапевтических процедур, упражнений для укрепления мышц и суставов, а также при необходимости ортезов или хирургического вмешательства.
Как можно предотвратить развитие ревматизма ног?
Для предотвращения развития ревматизма ног важно вести активный образ жизни, укреплять мышцы и суставы, правильно питаться, избегать переохлаждения и травм, а также следить за состоянием иммунной системы.
Какое питание рекомендуется при ревматизме ног?
При ревматизме ног рекомендуется употреблять пищу, богатую антиоксидантами, витаминами C и D, магнием и омега-3 жирными кислотами. Также важно ограничить потребление продуктов, способствующих воспалению, таких как пища с высоким содержанием сахара и трансжиров, алкоголь и красное мясо.
Насколько эффективна физиотерапия при ревматизме ног?
Физиотерапия является важной частью лечения ревматизма ног и может быть очень эффективной. Она помогает снизить боль и воспаление, улучшить подвижность суставов и укрепить мышцы. Но конкретные результаты зависят от индивидуальных особенностей пациента и стадии заболевания.